Menu
Close
Nerwiak zarodkowy jest nowotworem, który wywodzi się z komórek układu nerwowego. Powstaje on na skutek nieprawidłowego rozwoju komórek układu nerwowego. Komórkami nowotworowymi są w tym przypadku „neuroblasty”, które zatrzymały się na wczesnym etapie rozwoju. Nie dojrzewają one do ostatecznej formy zdrowych komórek. Komórki nowotworowe zaczynają się namnażać, powodując powstanie guza.
U pacjentów z nerwiakiem zarodkowym może występować tylko jeden guz. W innych przypadkach komórki nerwiaka zarodkowego mogą się rozprzestrzenić do innych części ciała. Nerwiaka zarodkowego diagnozuje się zwykle u dzieci w wieku poniżej 5 lat. Jest to najczęściej spotykany guz lity występujący u dzieci poza obszarem mózgu.
Nerwiak zarodkowy często rozwija się w jamie brzusznej, w obrębie nadnercza lub innych obszarów komórek nerwowych. Może się również rozwinąć w szyi, klatce piersiowej lub miednicy.
Objawy zależą od lokalizacji guza nowotworowego (lub większej liczby guzów, jeśli doszło do rozsiewu nowotworu). Mogą one obejmować pojawienie się guzka, ból, utratę apetytu, zmęczenie i drażliwość.
Każdego roku w Stanach Zjednoczonych nerwiaka zarodkowego diagnozuje się u około 700 dzieci.
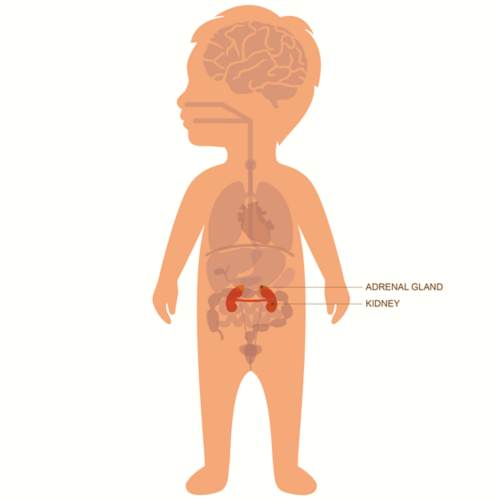
Nerwiak zarodkowy często rozwija się w tkance nerwowej nadnerczy, które znajdują się bezpośrednio nad nerkami.
Oznaki i objawy zależą od umiejscowienia nowotworu. Mogą one obejmować:
Pozostałe objawy mogą obejmować:
Nerwiak zarodkowy jest często diagnozowany na etapie, gdy zdążył się już rozprzestrzenić do innych części ciała.
U niektórych pacjentów z nerwiakiem zarodkowym rozwija się zespół Hornera, czyli uszkodzenie unerwienia oka. Objawy mogą obejmować:
| Lokalizacja guza |
Objawy |
|---|---|
| Oko |
Wytrzeszcz oczu, cienie wokół oczu, zasinienie, ślepota |
| Szyja |
Guzek lub obrzęk, zespół Hornera |
| Jamy brzusznej |
Guzek, utrata apetytu, wymioty, zaparcia, ból |
| Miednica |
Zmiana rytmu wypróżnień; problemy z wypróżnianiem się lub oddawaniem moczu |
| Kręgosłup |
Osłabienie, paraliż |
| Kości | Ból |
| Szpik kostny | Ból, zmęczenie, uczucie pieczenia |
| Klatka piersiowa | Zespół Hornera |
Nerwiak zarodkowy występuje najczęściej u małych dzieci. Nieco częściej chorują na niego dzieci płci męskiej niż żeńskiej.
U niewielkiego odsetka pacjentów (1–2%) nerwiak zarodkowy ma charakter dziedziczny. Oznacza to, że choroba może być przekazywana potomstwu. Jej przyczyną jest często zmiana w genie ALK lub PHOX2B. Jednak z dziedzicznym nerwiakiem zarodkowym powiązano również mutacje innych genów.
W ramach diagnostyki nerwiaka zarodkowego lekarze stosują kilka rodzajów badań. Badania te mogą obejmować:
Lekarze oceniają guz nowotworowy pod kątem obecności cech istotnych z perspektywy diagnostyki i leczenia nerwiaka zarodkowego. Niektóre guzy są agresywne i wymagają intensywnego leczenia. Na podstawie wyglądu komórek oraz obecności określonych zmian w genach komórek nowotworowych lekarze są w stanie przewidzieć, jak guz nowotworowy może zareagować na leczenie.
Stadium zaawansowania nerwiaka zarodkowego ocenia się przy użyciu systemu klasyfikacji międzynarodowej grupy ds. oceny grup ryzyka nerwiaka zarodkowego (ang. International Neuroblastoma Risk Group Staging System, INRGSS). W ocenie stadium zaawansowania uwzględniane są poniższe czynniki:
| Stadium | Rozprzestrzenianie się choroby |
|---|---|
| Stadium L1 Choroba zlokalizowana |
Komórki guza nowotworowego nie rozprzestrzeniły się poza miejsce, w którym guz pierwotnie powstał. Nie wpływa on na ważne narządy znajdujące się w jego pobliżu. Guz jest ograniczony do jednego obszaru ciała, takiego jak szyja, klatka piersiowa, jama brzuszna lub miednica. |
| Stadium L2 Choroba zlokalizowana |
Komórki guza nowotworowego nie rozprzestrzeniły się do części ciała oddalonych od pierwotnego miejsca powstania guza. Jednak badania wykazały agresywne zachowanie guza w odniesieniu do pobliskich obszarów i narządów. Określa się to jako „czynniki ryzyka zdefiniowane w badaniach obrazowych”. Ponadto komórki nowotworowe mogły się rozprzestrzenić do pobliskich tkanek. |
| Stadium M Choroba przerzutowa |
Komórki guza nowotworowego rozprzestrzeniły się do odległych części ciała. To stadium dotyczy wszystkich przypadków choroby przerzutowej oprócz nowotworów w stadium MS. |
| Stadium MS Choroba przerzutowa |
Dotyczy dzieci w wieku poniżej 18 miesięcy życia: rozsiew nowotworu ogranicza się do skóry, wątroby lub mniej niż 10% szpiku kostnego. |
Do klasyfikacji nerwiaka zarodkowego i planowania leczenia lekarze wykorzystują podział na grupy ryzyka. Wyróżnia się trzy grupy ryzyka:
Grupa wysokiego ryzyka nerwiaka zarodkowego oznacza, że nowotwór jest trudny do usunięcia i istnieje większe prawdopodobieństwo jego nawrotu. Dzieci zakwalifikowane do grupy wysokiego ryzyka nerwiaka zarodkowego wymagają intensywnego leczenia.
Grupy ryzyka uwzględniają m.in. poniższe czynniki:
Dowiedz się więcej o grupach ryzyka nawrotu choroby z artykułu opracowanego przez organizację Children’s Oncology Group.
Leczenie zależy od grupy ryzyka, do której zakwalifikowano pacjenta. Możliwości leczenia mogą obejmować:
U bardzo małych dzieci w grupie niskiego ryzyka można zastosować obserwację zamiast aktywnego leczenia. W niektórych przypadkach nerwiak zarodkowy ustępuje samoistnie (ulega regresji). Zdarza się to jednak rzadko. Pacjenci są uważnie monitorowani pod kątem rozwoju guza nowotworowego (czyli progresji choroby).
Pacjentom z nerwiakiem zarodkowym może zostać zaproponowane leczenie w ramach badania klinicznego. Planowanie leczenia nerwiaka zarodkowego odbywa się w oparciu o grupy ryzyka:
| Kategoria ryzyka | % nowo diagnozowanych pacjentów | Główne metody leczenia | Rokowanie |
|---|---|---|---|
| Grupa niskiego ryzyka | 40% | Obserwacja Zabieg chirurgiczny |
Odsetek przeżycia około 98% |
| Grupa pośredniego ryzyka | 15% | Zabieg chirurgiczny Chemioterapia |
Odsetek przeżycia około 95% |
| Grupa wysokiego ryzyka | 45–50% | Zabieg chirurgiczny Chemioterapia Chemioterapia wysokodawkowa z przeszczepem komórek macierzystych Radioterapia Immunoterapia Izotretynoina |
Odsetek przeżycia poniżej 60% |

(1/4) Obraz TK przedstawiający nerwiaka zarodkowego w klatce piersiowej pacjenta przed leczeniem.

(2/4) Obraz przedstawiający zmniejszonego guza nowotworowego po pierwszym cyklu chemioterapii.

(3/4) Obraz przedstawiający jeszcze mniejszego guza nowotworowego po drugim cyklu chemioterapii.

(4/4) Obraz przedstawiający klatkę piersiową pacjenta po zabiegu chirurgicznym, podczas którego usunięto guz nowotworowy.
Przeżycie w przypadku zachorowania na nerwiaka zarodkowego zależy od kilku czynników:
Najlepszym źródłem informacji w przypadku konkretnego pacjenta jest lekarz prowadzący dziecka.
Po zakończeniu leczenia pacjenci wymagają obserwacji w celu monitorowania ich pod kątem nawrotu. Zespół medyczny zasugeruje odpowiednie badania i harmonogram ich wykonywania.
U pacjentów zakwalifikowanych do grup innych niż grupa wysokiego ryzyka ryzyko nawrotu wynosi 5–15%. W grupie wysokiego ryzyka ryzyko nawrotu wynosi około 50%. Nawrót najczęściej następuje w ciągu pierwszych dwóch lat po zakończeniu leczenia. Nawrót rzadko obserwuje się u pacjentów, którym udało się przeżyć bez oznak choroby nowotworowej pięć lat od zakończenia leczenia.
Wyleczeni pacjenci, u których zastosowane terapie obejmowały chemioterapię lub radioterapię, powinni być monitorowani pod kątem skutków długotrwałych i opóźnionych związanych z leczeniem. Problemy, jakie mogą się pojawić w związku z leczeniem, obejmują utratę słuchu, problemy z sercem, problemy z tarczycą, zahamowanie wzrostu, obniżoną gęstość kości oraz uszkodzenie nerek.
Według danych z badania dotyczącego przeżywalności w nowotworach wieku dziecięcego po upływie 25 lat od diagnozy u około 25% wyleczonych pacjentów występują poważne problemy zdrowotne o charakterze przewlekłym.
Regularne kontrole lekarskie przeprowadzane przez lekarza pierwszego kontaktu mają istotne znaczenie dla monitorowania pacjenta pod kątem problemów zdrowotnych, które mogą się pojawić nawet wiele lat po zakończeniu leczenia.
Po zakończeniu leczenia zespół opiekujący się pacjentem powinien przygotować dla dziecka plan opieki nad pacjentem, który przeżył chorobę. Ma on formę raportu, w którym można znaleźć informacje o wymaganych badaniach oraz wskazówki dotyczące zdrowego stylu życia.
—
Sprawdzono: listopad 2023 r.

Immunoterapia jest metodą leczenia onkologicznego, w której wykorzystuje się własny układ odpornościowy pacjenta do zwalczania choroby nowotworowej. Ten rodzaj terapii polega na wspomaganiu układu odpornościowego w lokalizowaniu komórek nowotworowych i atakowaniu ich lub stymulacji odpowiedzi układu odpornościowego na nowotwór.
Badania TK mogą być wykonywane w ramach diagnostyki ciężkich chorób wieku dziecięcego. Czytaj dalej, aby dowiedzieć się więcej o badaniach TK.

Działania niepożądane to problemy zdrowotne będące skutkiem leczenia onkologicznego. Zespół opiekujący się pacjentem pomaga rodzinie w łagodzeniu działań niepożądanych, które mogą wystąpić u dziecka.